|
|
||||
Стоматологическое
|
Междисциплинарный подход к диагностике и лечению парафункций жевательных мышц на примере клинического случая
Е.В. Гоменюк, врач-ортодонт, ортопед, ГАУЗ ДКСП №2, г. Волгоград
Т.Н. Гоменюк, к.м.н., доц. кафедры стоматологии ФУВ ВолгГМУ, г. Волгоград
Л.Д. Вейсгейм, д.м.н., проф., зав. кафедрой стоматологии ФУВ ВолгГМУ, г. Волгоград
Interdisciplinary approach to diadnosing and treatment parafunctional muscle activity: a clinical case report
E.V. Gomenyuk, T.N. Gomenyuk, L.D. Vejsgejm
Резюме: Междисциплинарный подход к диагностике парафункций с использованием анкетирования, постурального анализа, плантографии, радиографии, электромиографии позволяет добиться результатов без депульпирования зубов и тотального протезирования при повышенной генерализованной стираемости зубов. На примере клинического случая были использованы анализатор HIP-плоскости, ТЭНС-терапия, разобщающая зубные ряды и стабилизирующая шины. Для коррекции осанки изготовлены стельки-ортезы для обуви. Процесс стабилизации завершили композитными реставрациями на основе воскового моделирования. Срок наблюдения составил 18 месяцев. Пациент отмечает полную адаптацию к изготовленным конструкциям, комфорт при жевании, смыкании зубов.
Ключевые слова: бруксизм, парафункции жевательных мышц, стираемость зубов, шинотерапия, адгезивные реставрации
Abstract: Interdisciplinary approach to diagnosing parafunctional activity (including questionnaire, postural analysis, plantography, radiography, electromyography) allows a conservative management for patients with generalized teeth wear without depulpation and total prosthodontics. In this case we used HIP-analyze, TENS therapy, relaxation and stabilization splint. Corrective insoles were made for posture correction. Full-mouth oral rehabilitation after stabilization process was achieved with composite restorations based on the wax-up. After the 18-month observation period the patient noted adaptation to adhesive restorations, normal mastication and occlusion.
Key words: bruxism, parafunctional muscle activity, teeth wear, splint therapy, adhesive restorations
Парафункции (дисфункции) жевательных мышц – нарушения функциональной целостности нейромышечного комплекса жевательного аппарата, проявляющиеся в виде повышения или понижения тонуса жевательных мышц, сопровождающиеся сжатием (кленчинг) или скрежетанием (бруксизм) зубов [4, 7, 29]. Выраженность клинических проявлений парафункций жевательных мышц наблюдаются у пациентов старшей возрастной группы, страдающих соматическими заболеваниями, нарушением кровоснабжения структур головного мозга и у людей с низким уровнем эмоционального интеллекта [1], чаще всего встречаются у женщин в возрастной группе от 30 до 40 лет [3]. Неправильная работа жевательных мышц приводит к пространственному изменению соотношений элементов височно-нижнечелюстного сустава (ВНЧС) [7, 9], к возникновению трещин и переломов в здоровых зубах [11], к развитию генерализованных форм пародонтита [21], повышенного стирания твёрдых тканей зубов, осложняющихся снижением высоты прикуса, болевой дисфункцией ВНЧС, краниомандибулярной дисфункцией (КМД) [2, 16]. Наиболее частым симптомом, выявленным у пациентов с заболеваниями ВНЧС и жевательных мышц является повышенное стирание зубов (ПСЗ) [5], распространенность которой увеличивается [31]. При повышенном стирании твердые ткани зуба морфологически и функционально неполноценны: выявляются трещины в пределах эмали и дентина из-за разрыва химических связей кристаллической структуры, отмечается облитерация канальцев поверхностного обнаженного дентина, повышение уровня его минерализации. Описанные изменения осложняют как терапевтическое, так и ортопедическое лечение пациентов, особенно при использовании адгезивных технологий. Успех лечения пациентов с ПСЗ напрямую зависит от степени функционирования всей зубочелюстной системы и анализаторов организма [8, 10, 12, 16]. Предпочтение отдается легко выполнимым, поэтапным, малоинвазивным, корректируемым и рентабельным методам лечения [26, 27, 30, 31].
Клинический случай
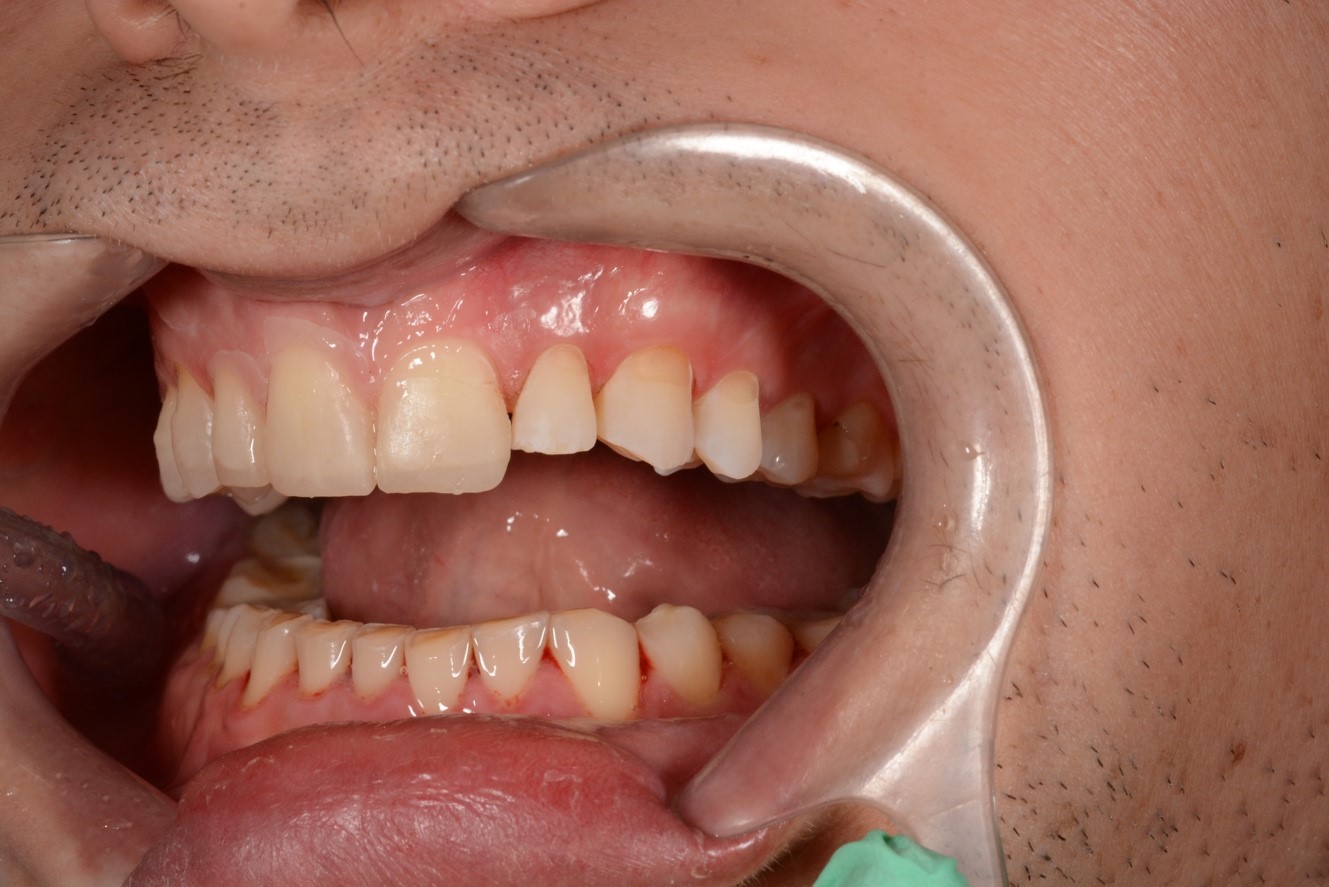
Пациент Н., 36 лет, неоднократно обращался к стоматологу с жалобами на повышенную чувствительность зубов при приеме твердой пищи, кислых продуктов, на температурные раздражители; постоянно использует зубную пасту для чувствительных зубов. От предложенного депульпирования всех зубов и дорогостоящего тотального протезирования отказался. Периодически лечится у невролога, предъявляя жалобы на боль в области шеи слева и в воротниковой зоне, в области поясницы, онемение рук. При внешнем осмотре лицо симметричное, снижение высоты гнатической части лица (рис. 1а), легкий наклон головы влево и вперед, глубокая подбородочная складка (рис. 1б).
Рис. 1. Фотография лица пациента: а – анфас; б – профиль.
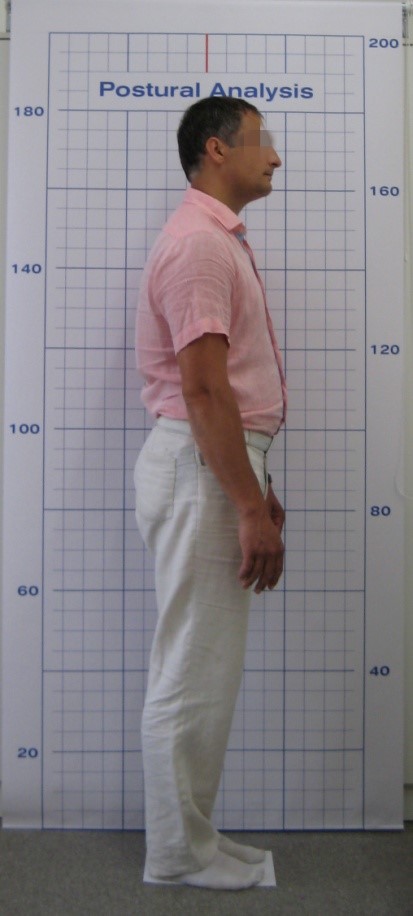
Постуральный анализ показал, что правое плечо пациента ниже левого (рис. 2а), а также отмечается переднее положение головы (рис. 2б). Орбитальная и окклюзионная плоскости параллельны, при этом они перпендикулярны средней линии лица.
Рис. 2. Фотографии постуры пациента: а – анфас; б – профиль.
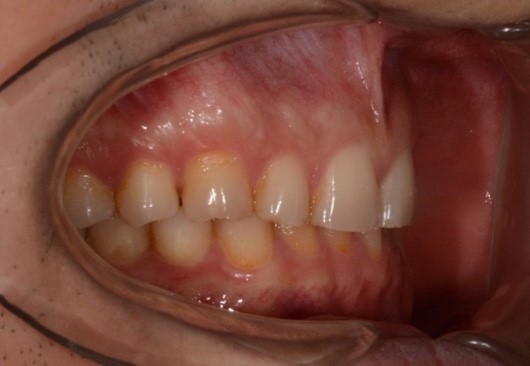
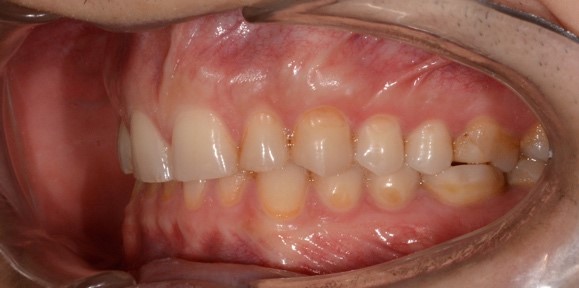
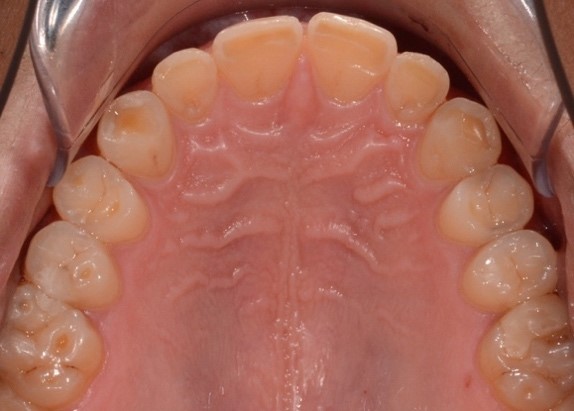
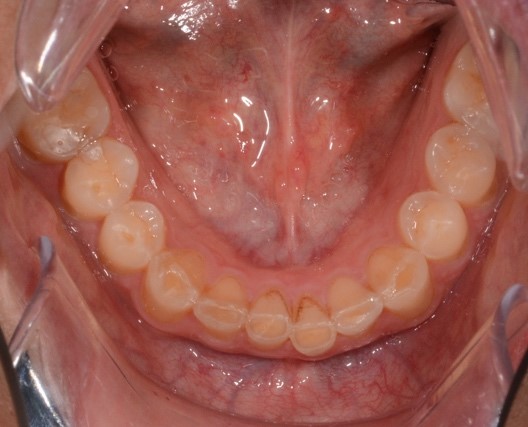
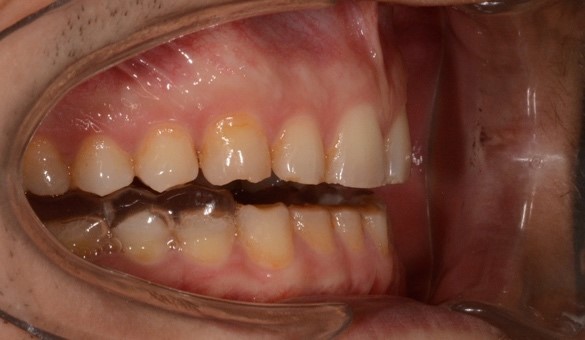
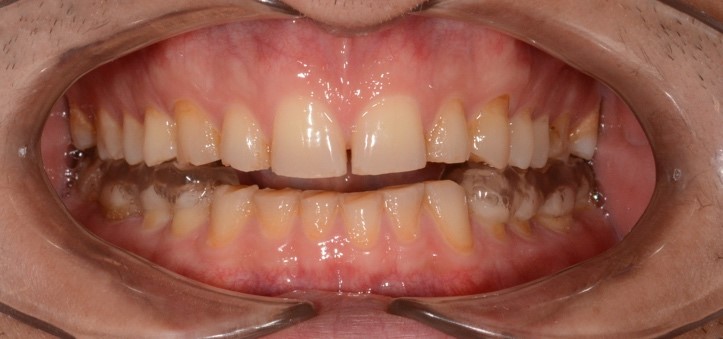
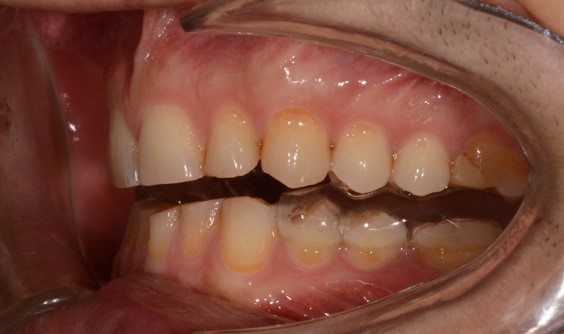
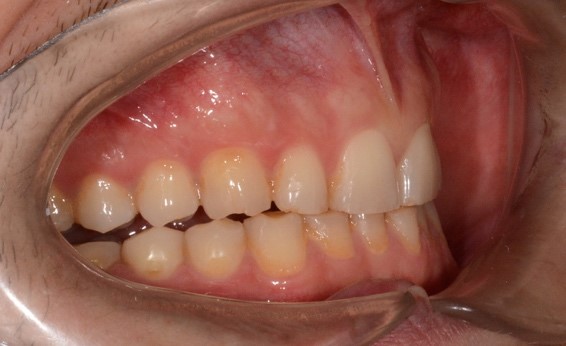
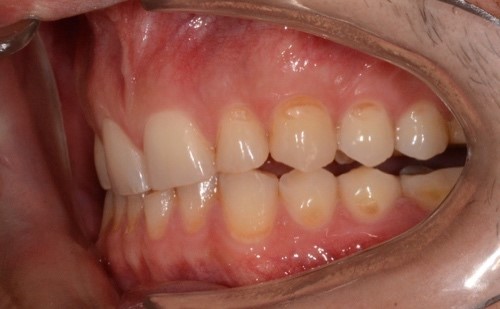
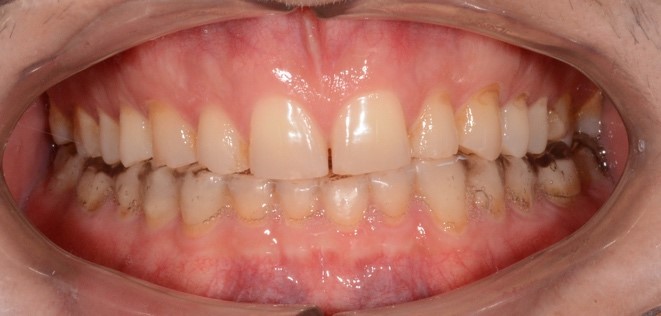
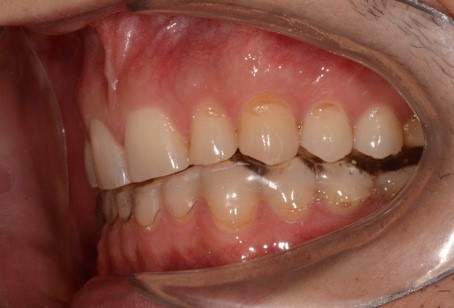
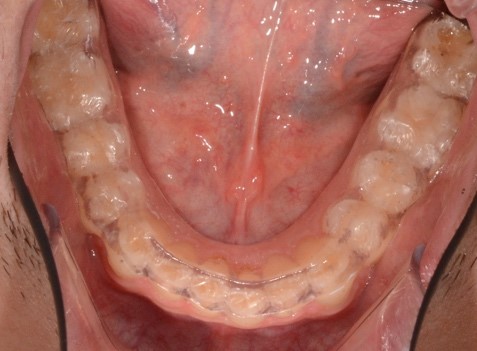
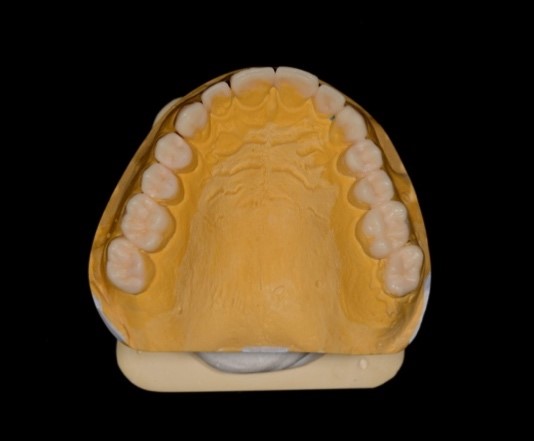
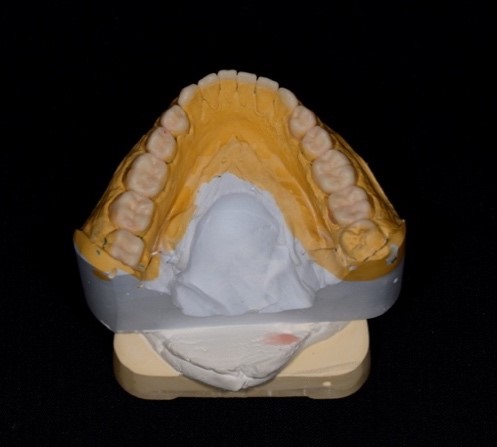
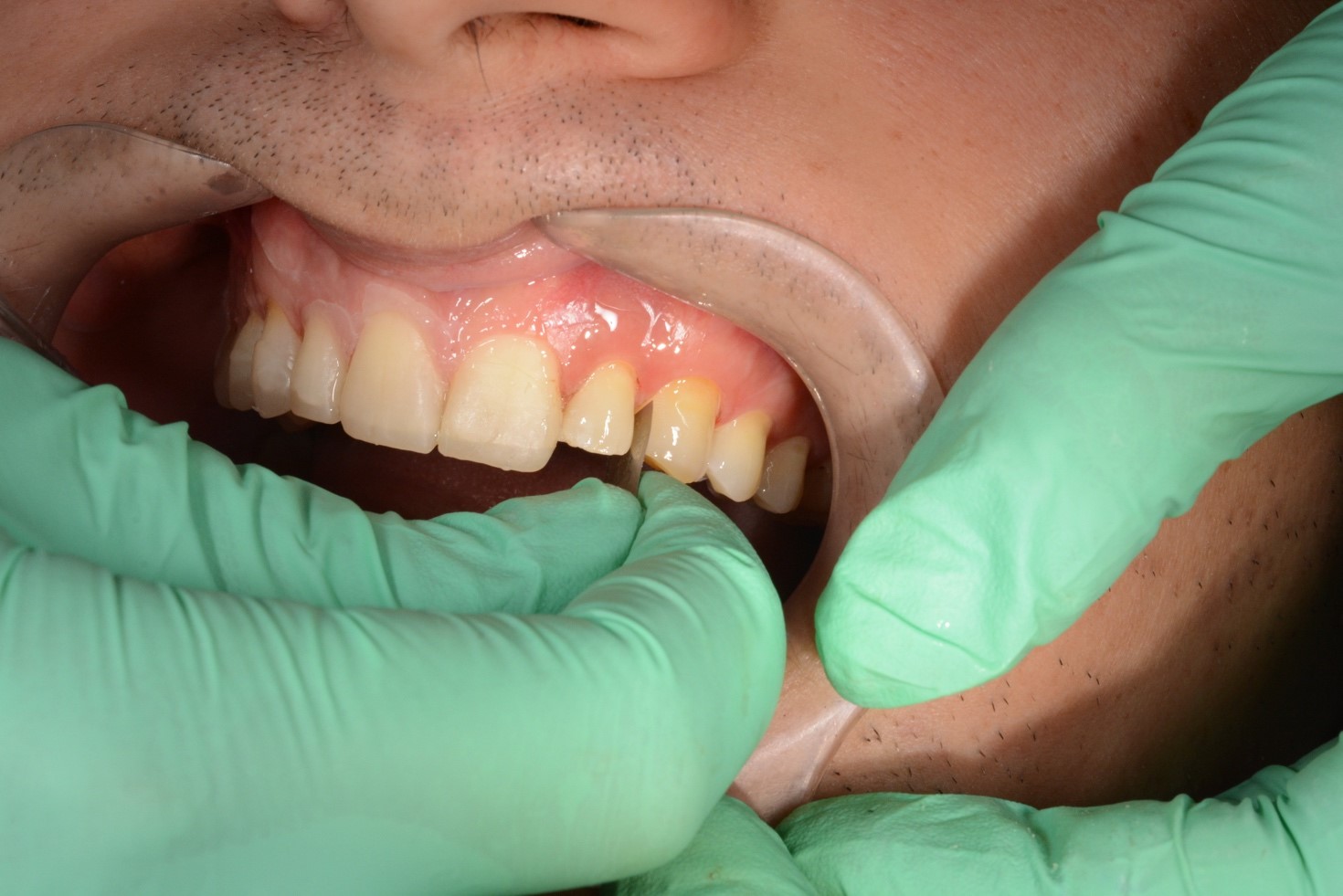
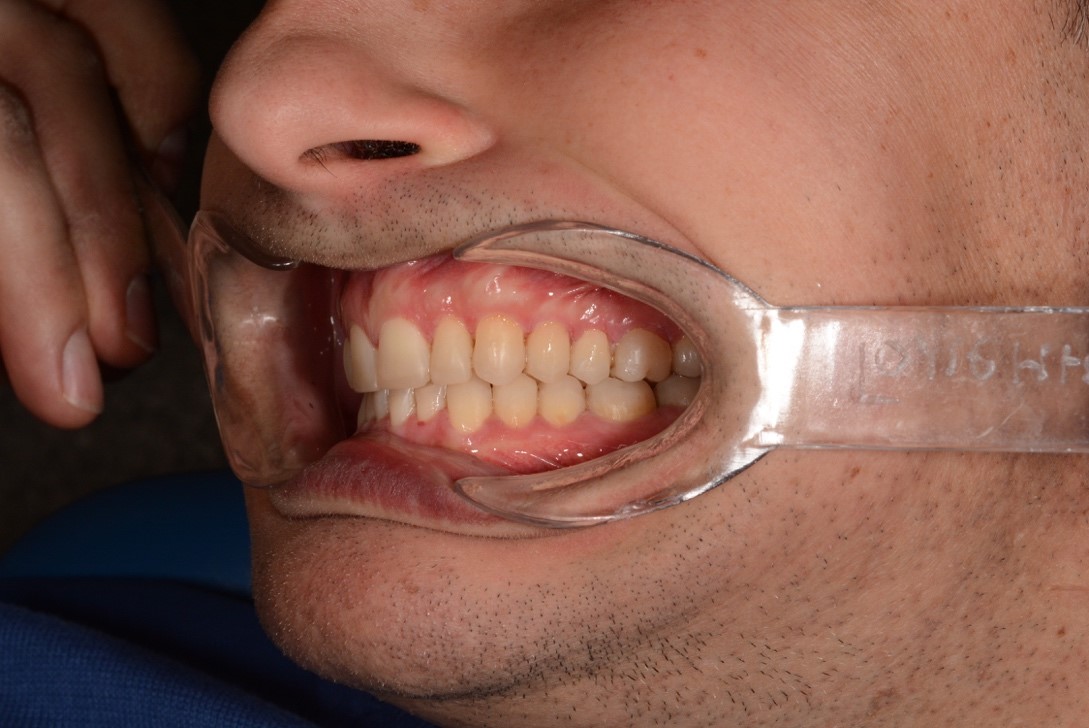
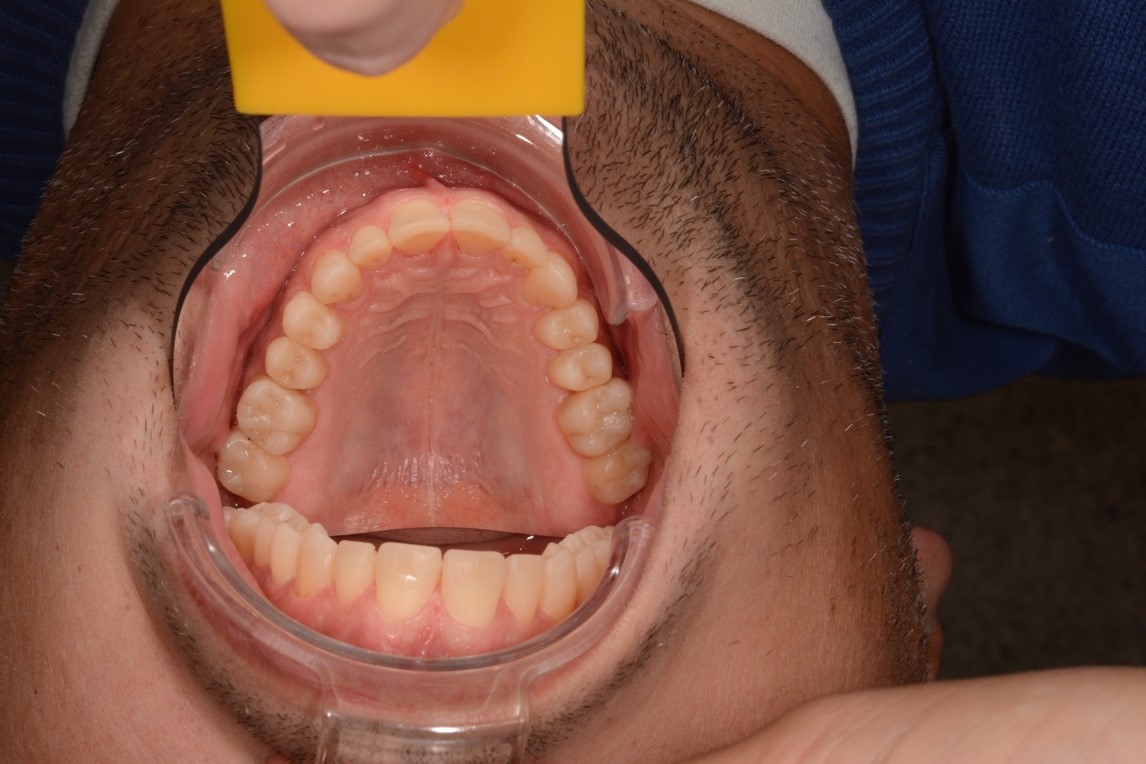
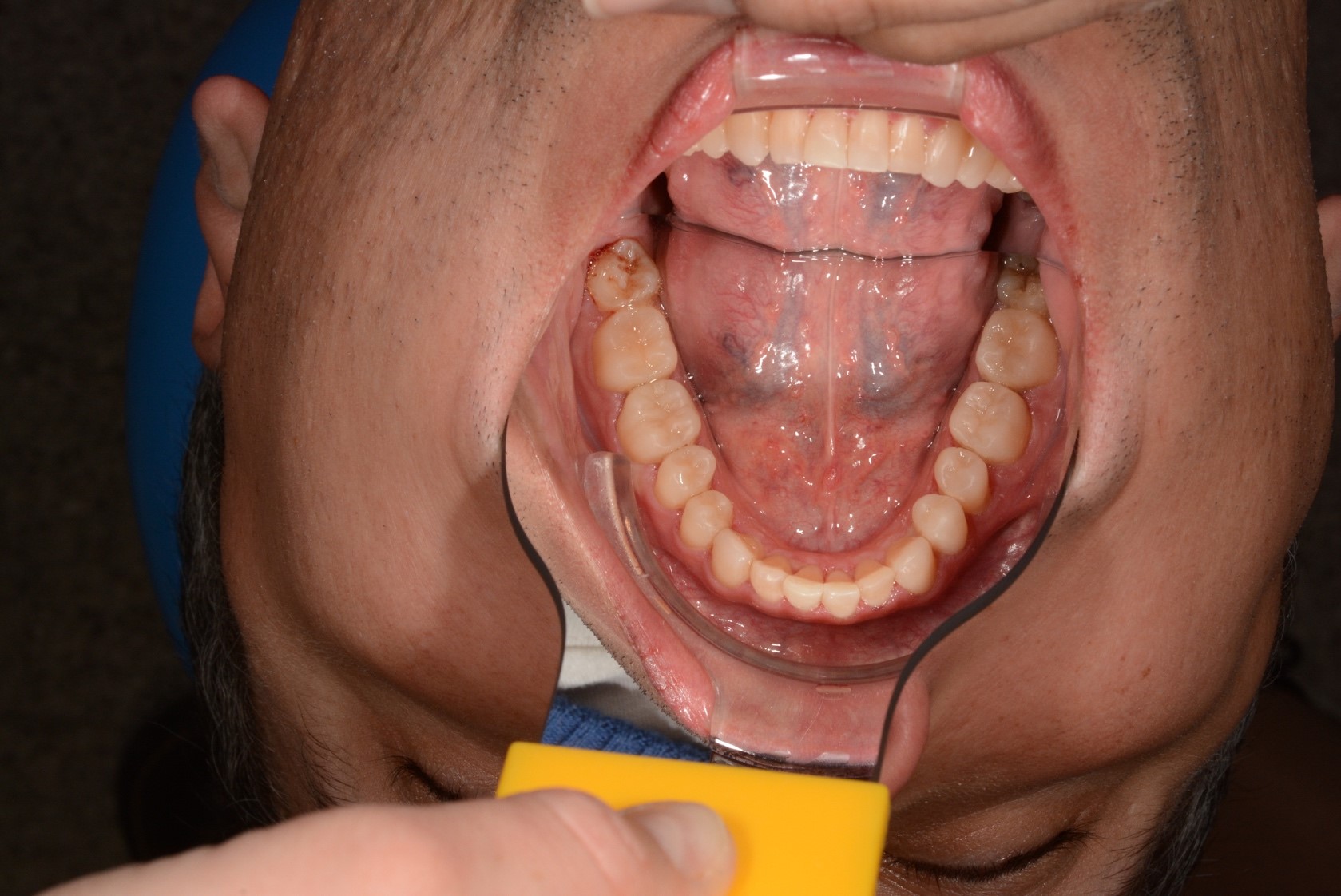
При внутриротовом осмотре отмечается I класс по Энглю (рис. 3а, 3в), глубокий прикус, диастема 1. 0 мм между 1.1 и 2.1 зубами (рис. 3б), смещение центральной линии вправо на нижней челюсти на 2.0 мм, эстетический индекс Шимбачи и вертикальный индекс LVI равен 12.1 мм. Генерализованная горизонтальная стираемость твердых тканей зубов (рис. 3г, 3д) с потерей окклюзионной высоты прикуса, абфракционные дефекты в области клыков и жевательных зубов верхней и нижней челюсти. Скрежетание и стискивание зубов отрицает.
Рис. 3. Клинические фотографии зубных рядов пациента: а – передняя правая проекция; б – передняя проекция; в – передняя левая проекция; г – проекция верхнего зубного ряда; д – проекция нижнего зубного ряда.
Диагностика
По результатам разработанной нами анкеты из 25 вопросов для пациентов с краниомандибулярной дисфункцией (рис. 4), пациент отнесен в группу риска возникновения бруксизма, поскольку отмечал у себя повышенную чувствительность зубов, периодические боли в шейном и плечевом отделах, онемение рук, пальцев, пояснице, приступы непреодолимой сонливости в течение дня, в прошлом – сотрясение головного мозга.
Рис. 4. Анкета для пациентов с краниомандибулярной дисфункцией (бруксизмом)
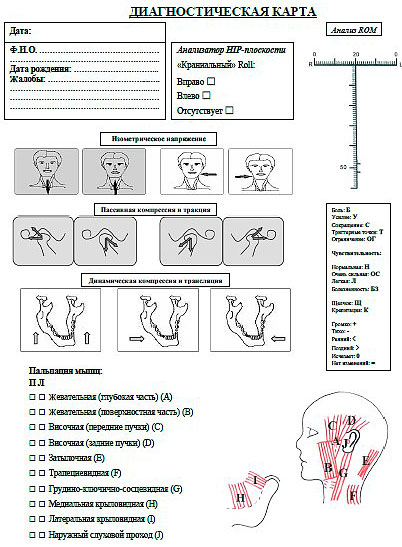
Рис. 5. Карта мануальной функциональной диагностики
Внутриротовая и внеротовая пальпация мышц челюстно-лицевой области – в пределах физиологической нормы, слабо болезненна грудинно-ключично-сосцевидная мышца слева. По результатам мануальной функциональной диагностики (Bumann и др., 1989), открывание рта свободное, пальпация ВНЧС безболезненна (рис. 5) [25].
Дополнительные методы обследования включали в себя плантографию, лучевую диагностику и интерференционную электромиографию (ЭМГ).
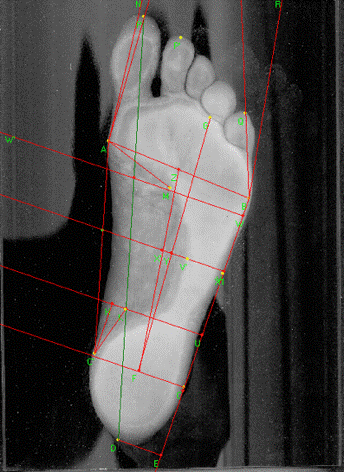
Исследование анатомо-функционального состояния стопы пациента было проведено на комплексе плантографическом КПГ-01 (ООО «Ортопед», Волгоград) [15]. По данным КПГ-01 левая стопа без патологий (рис. 6а), а латеральная часть переднего отдела правой стопы – плоскостопие I степени (рис. 6б).
Рис. 6. Результаты плантографии: а – левая стопа; б – правая стопа.
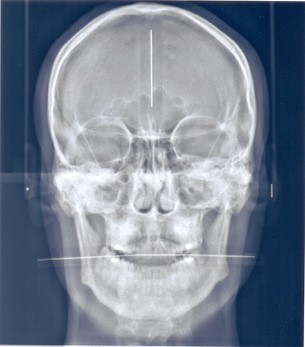
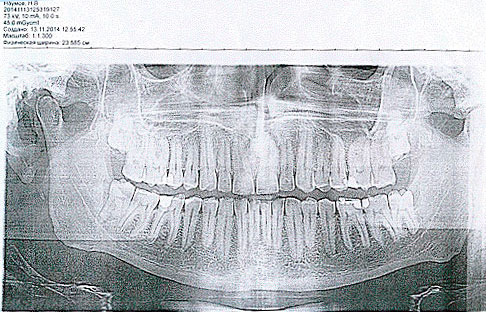
По данным цефалометрического анализа (рис. 7а, 7б, 7в), краниальных нарушений не выявлено, панорамный снимок (рис. 7г) без особенностей. После проведения анализа Sassouni Plus было поставлен предварительный диагноз – первый скелетный класс, скелетный глубокий прикус, нейтральный тип роста челюстей, верхняя челюсть короткая впереди, ретрузия верхних и нижних резцов. От ортодонтического лечения современной несъемной аппаратурой (брекет-системой) пациент отказался.
Рис. 7. Методы лучевой диагностики: а – телерентгенограмма (ТРГ) в боковой проекции; б – ТРГ в прямой проекции; в – ТРГ в подбородочно-теменной проекции; г – панорамный снимок.
Часто при повышенном стирании твердых тканей зубов свойственна гиперфункция собственно жевательной и двубрюшной мышц [18], однако анализ интерференционной ЭМГ показал повышенную электрическую активность правой височной мышцы (m. temporalis D).
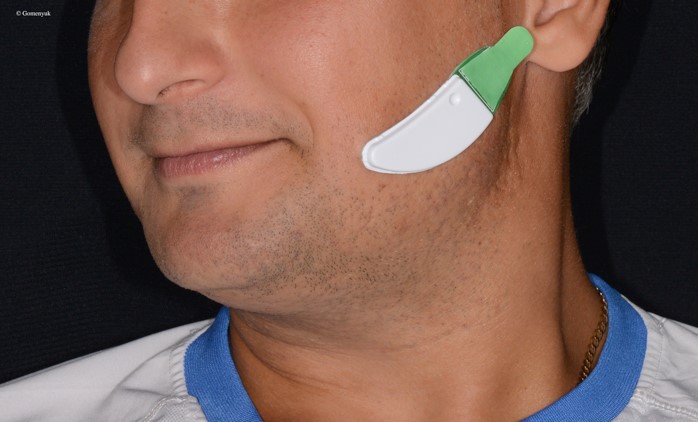
Для выявления бруксизма и определения степени тяжести использовали BiteStrip (up2dent, Германия) – электронную систему одноразового применения (рис. 8а) с чувствительностью 71-84±2%, состоящую из электродов электромиографии (ЭМГ). На электрохимическом индикаторе в конце обследования появляется одна цифра или буква черного цвета. Конечная отметка представляет шесть возможных результатов (рис. 8б).
Рис. 8. Электронная система BiteStrip: а – комплект поставки (зеленый стикер, BiteStrip, две спиртовые салфетки, деревянный шпатель); б – возможные результаты обследования.
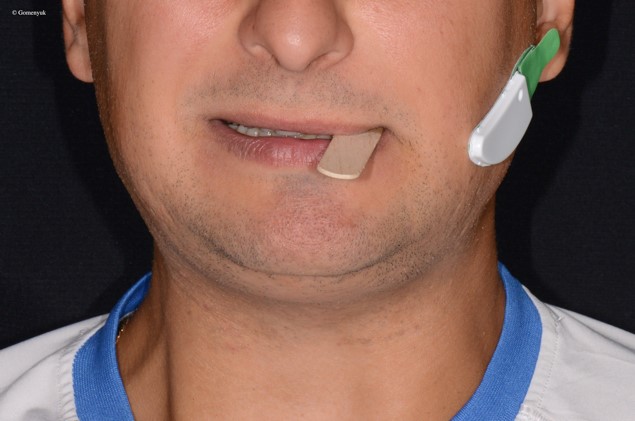
Перед сном пациенту необходимо было вымыть лицо с мылом, затем хорошо высушить. Спиртовой салфеткой протереть лицо и дисплей. На левой щеке нащупать жевательную мышцу, сжав зубы, приклеить «BiteStrip» (рис. 9а). Для активации накусить на деревянный шпатель 3 раза (рис. 9б), чтобы загорелась красная лампочка.
В течение 6 часов ночного сна пациента фиксировался каждый пик ЭМГ, превышающий 30% порогового значения [28]. Результаты обследования показали цифру «3» на электрохимическом индикаторе (рис. 9в), что соответствует тяжелой степени бруксизма во время сна.
Рис. 9. Обследование электронной системой BiteStrip: а – прибор приклеен к жевательной мышце; б – активация системы; в – результат обследования.
После проведенных методов обследования был поставлен диагноз: бруксизм (cкрежетание зубами) тяжелой степени (F 45.8), повышенное стирание (изнашивание) зубов I степени (К 03.0), абфракции зубов (К 03.1) и намечен план дальнейшего лечения пациента [23]:
1. снятие оттисков, регистрация положения верхней челюсти анализатором HIP-плоскости (аппаратом Шестопалова);
2. определение положения нижней челюсти (ТЭНС-терапия);
3. изготовление разобщающей шины на нижнюю челюсть;
4. изготовление стабилизирующей шины на нижнюю челюсть;
5. изготовление композитных конструкций – создание минимально инвазивным способом ортопедической стабильности.
Лечение
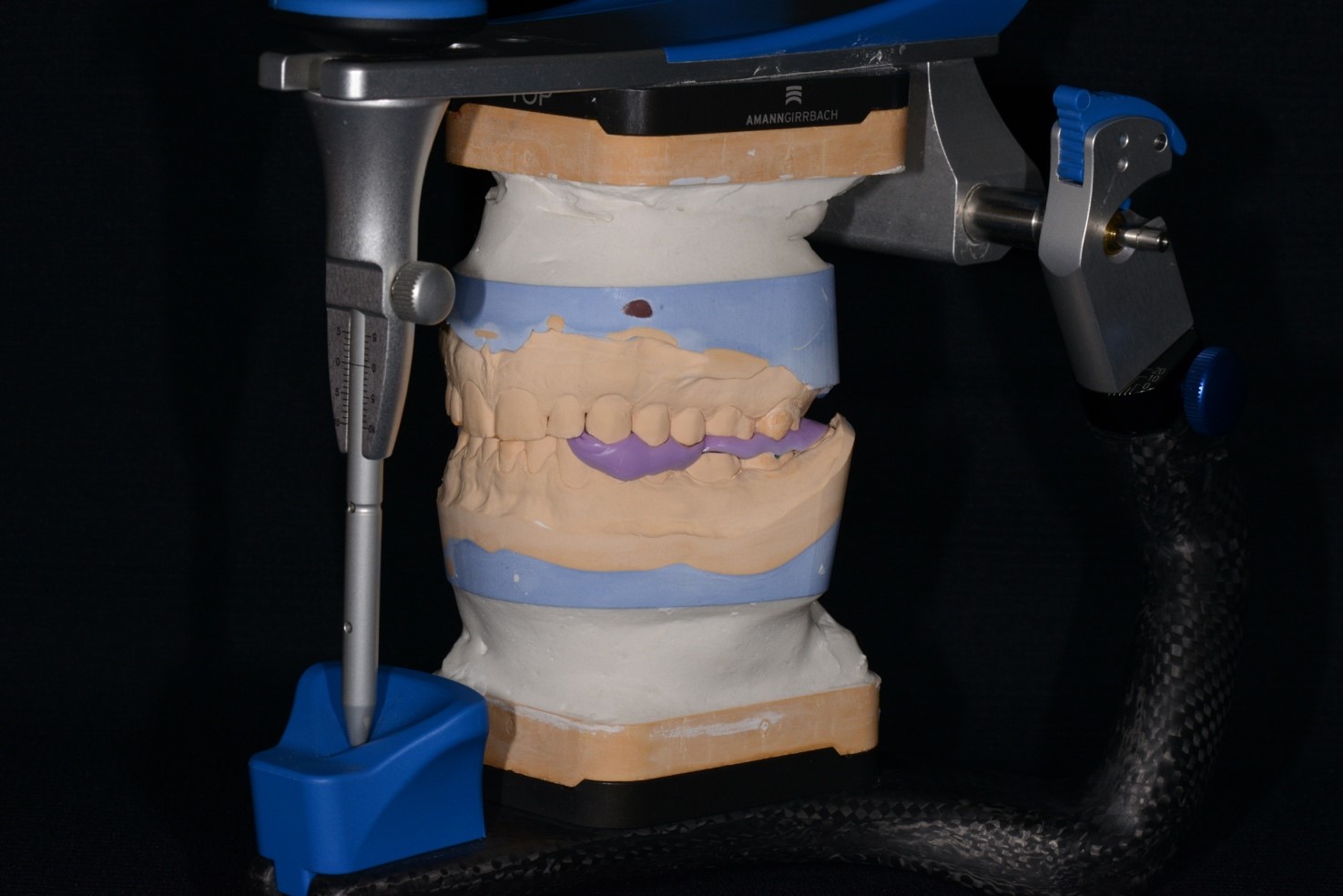
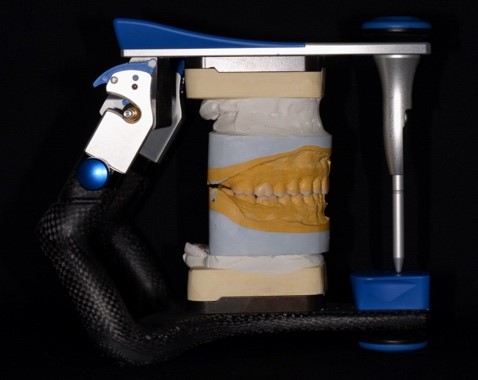
Оценку положения верхней челюсти в лицевом скелете и верхнего зубного ряда проводили с помощью анализатора HIP-плоскости (рис. 10а). Скелетной и зубо-альвеолярной деформации верхнечелюстного комплекса не выявлено, однако отмечается отклонение носа от средней линии лица (в анамнезе травма и искривление носовой перегородки). После снятия оттисков А-силиконовой массой с верхней и нижней челюстей, были изготовлены рабочие модели из супергипса IV класса, проведена регистрация положения верхней челюсти силиконовой массой с помощью анализатора HIP-плоскости (рис. 10б). Загипсовка модели верхней челюсти в полурегулируемом артикуляторе Artex CPR (Amann Girrbach) осуществлялась с использованием столика с продольным пазом (рис. 10в), идентичным пазу анализатора HIP-плоскости. Силиконовый регистрат устанавливался в паз на столике, модель верхней челюсти – на регистрат. Гипсовая модель фиксировалась артикуляционным гипсом к верхней раме артикулятора [23].
Рис. 10. Использование анализатора HIP-плоскости: а – оценка положения верхней челюсти; б – анализатор HIP-плоскости с силиконовым регистратом; в – модель верхней челюсти, загипсованная в артикулятор при помощи столика.
Для определения положения нижней челюсти использовали транскожную электронейростимуляцию (ТЭНС). Противопоказаний для проведения процедуры у пациента не обнаружено. ТЭНС-терапия проводилась в положении сидя, без поддержки головы, в течение 60 минут (рис. 11а), после чего А-силиконовой массой (рис. 11б) была выполнена регистрация нейромышечной окклюзии [19, 20].
Рис. 11. ТЭНС-терапия: а – расположение электродов, б – регистрация положения нижней челюсти.
Модель нижней челюсти была загипсована артикуляционным гипсом в артикулятор по полученному регистрату прикуса (рис. 12).
Рис. 12. Загипсовка модели нижней челюсти в артикулятор:
а – с силиконовым регистратом; б – готовый результат.
Стандартные силиконовые шины (Bruxi, Bruxi plus, Bruxogard) для лечения не использовали, так как, несмотря на гипоаллергенный силиконовый материал, представляющий достоинства этих изделий, имеются бесспорные минусы: желание постоянно пережевывать и сжимать эластичные аппараты (стимулирование бруксизма и кленчинга), быстрая изнашиваемость аппаратов, двухчелюстная конструкция некоторых аппаратов (невозможно круглосуточное использование), отсутствие «индивидуальности» и необходимой величины разобщения зубных рядов.
Сложность использования разобщающей шины без ТЭНС-терапии также заключается в отсутствии единого мнения о величине разобщения зубных рядов при ее применении: от 2-3 мм до 5-7 мм [24]. Современные данные электромиографического обследования показывают, что метод ТЭНС с последующим использованием разобщающей шины снижает гипертонус m. masseter и m. temporalis в состоянии физиологического покоя, выравнивает симметричность активности мышц и увеличивает их сократительную способность [24].
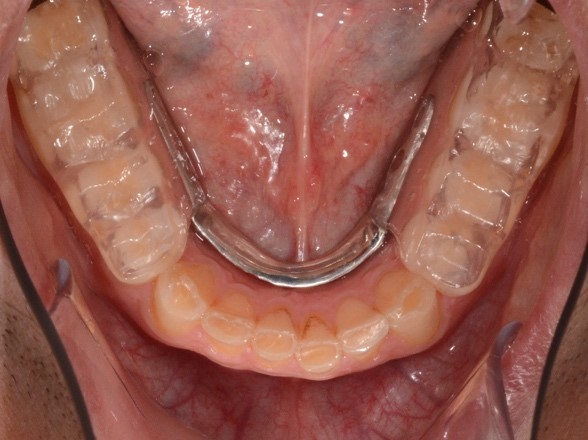
Таким образом, на основе полученного силиконового регистрата прикуса пациенту была изготовлена съемная разобщающая зубные ряды шина по типу Gelb на нижнюю челюсть с накусочной плоскостью в боковых отделах (рис. 13) из пластмассы холодной полимеризации. На окклюзионной поверхности шины сформировали неглубокие отпечатки вершин небных бугров зубов-антагонистов [13, 22]. Пациенту было рекомендовано использовать шину в течение 6 месяцев с круглосуточным режимом ношения, исключая время приема пищи и гигиену полости рта.
Рис. 13. Клинические фотографии зубных рядов пациента с разобщающей шиной: а – передняя правая проекция; б – передняя проекция; в – передняя левая проекция; г –проекция нижнего зубного ряда.
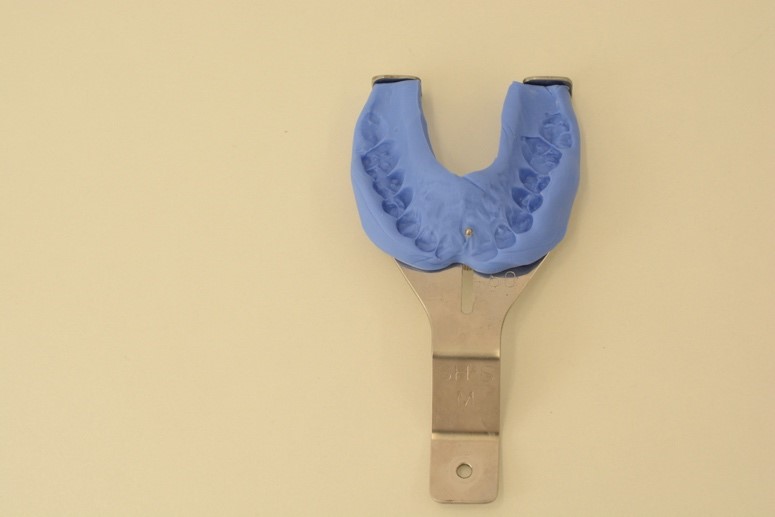
После проведенного постурального анализа и исследования анатомо-функционального состояния стоп пациента для коррекции осанки и плоскостопия были изготовлены индивидуальные стельки-ортезы (рис. 14). Через месяц проводили коррекцию стелек с использованием специальных мышечных тестов [14].
Рис. 14. Гипсовые модели стоп с готовыми стельками-ортезами.
Через 3 месяца после использования разобщающей шины при смыкании зубов в привычной окклюзии отмечалась дизокклюзия в области жевательных зубов (рис. 15).
Рис. 15. Клинические фотографии зубных рядов пациента через 3 месяцев лечения: а – передняя правая проекция; б – передняя проекция; в – передняя левая проекция.
Через 6 месяцев лечения была проведена повторная диагностика с применением системы BiteStrip. Результаты обследования показали букву «L» на электрохимическом индикаторе (рис. 16), что говорит об отсутствии бруксизма во время сна.
Рис. 16. Повторная диагностика с применением системы BiteStrip.
Перед изготовлением стабилизирующей шины было выполнено контрольное повторное проведение ТЭНС-терапии (рис. 17а) в течение 60 минут для определения положения нижней челюсти. Выявлено, что межокклюзионное расстояние не было изменено, после чего была выполнена регистрация нейромышечной окклюзии (рис. 17б).
Рис. 17. Повторное проведение ТЭНС-терапии:
а – расположение электродов, б – регистрация положения нижней челюсти.
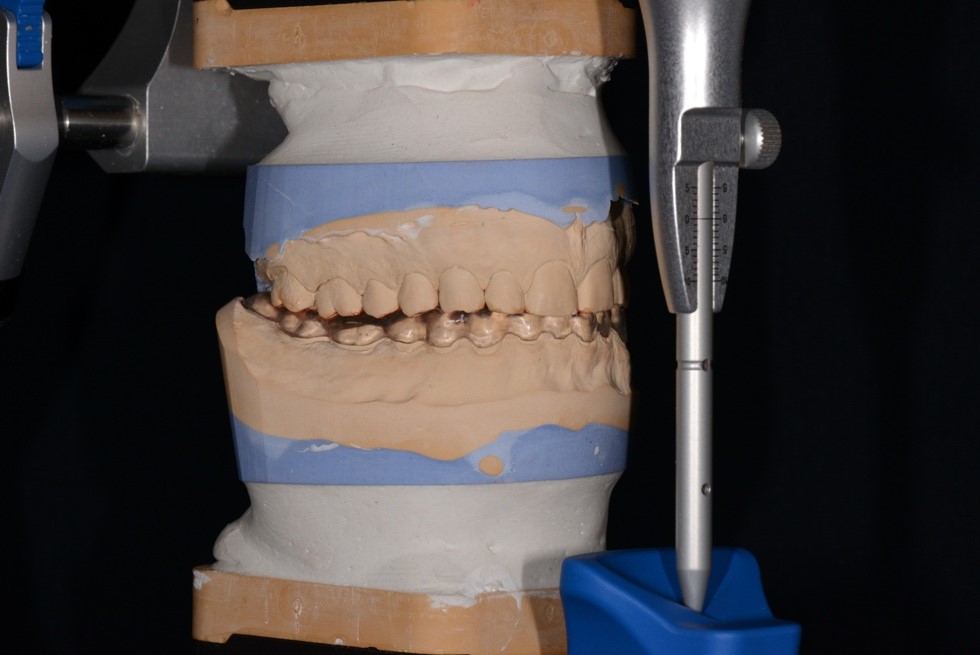
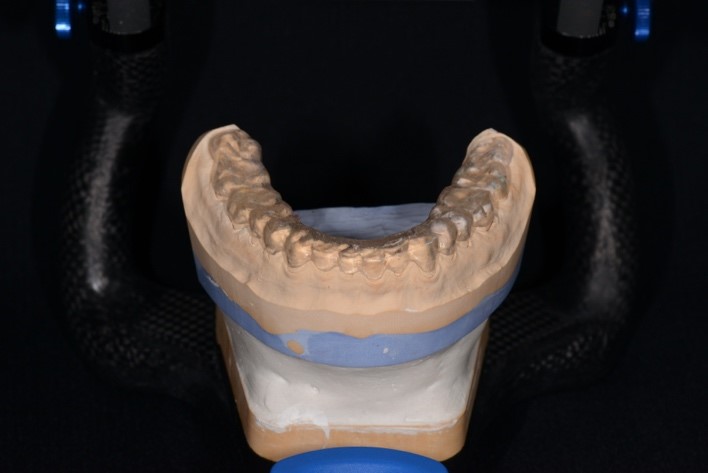
Следующий этап комплексного лечения – изготовление съемной стабилизирующей шины на нижнюю челюсть на основе полученного силиконового регистрата прикуса. Шина была смоделирована из пластмассы холодной полимеризации на основе вакуумной каппы в полурегулируемом артикуляторе Artex CPR с использованием индивидуальных настроек (рис. 18а, 18б). На стабилизирующей шине необходимо создать отчетливое фронтально-клыковое ведение, а также небольшие отпечатки вершин бугорков (рис. 18в).
Рис. 18. Фотографии моделей челюстей со стабилизирующей шиной:
а – передняя правая проекция; б – передняя левая проекция; в – проекция нижнего зубного ряда.
Продолжительность использования стабилизирующей шины (рис. 19) составила 6 месяцев с круглосуточным режимом ношения, исключая время приема пищи и гигиену полости рта. Шина выполняет функцию позиционера нижней челюсти на новой межальвеолярной высоте в положении центрального соотношения челюстей и подготавливает жевательно-речевой аппарат к изготовлению постоянных реставраций.
Рис. 19. Клинические фотографии зубных рядов пациента со стабилизирующей шиной:
а – передняя правая проекция; б – передняя проекция;
в – передняя левая проекция; г –проекция нижнего зубного ряда.
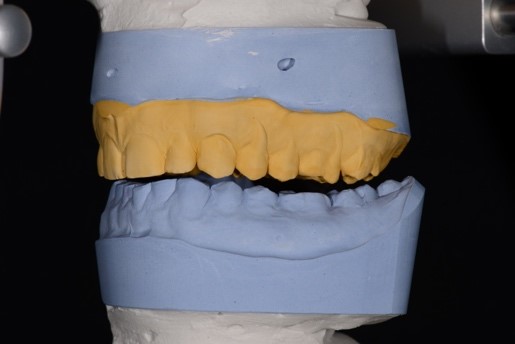
После процесса стабилизации окклюзии стабилизирующей шиной проведена процедура переноса окклюзии в артикулятор с целью изготовления воскового моделирования зубов (Wax-up) в оптимальном соотношении челюстей (рис. 20), согласно нейромышечному протоколу для дальнейшей ортопедической реабилитации пациента.
Рис. 20. Фотографии Wax-up на гипсовых моделях в артикуляторе:
а – передняя правая проекция; б – передняя проекция; в – передняя левая проекция;
г – проекция верхнего зубного ряда; д – проекция нижнего зубного ряда.
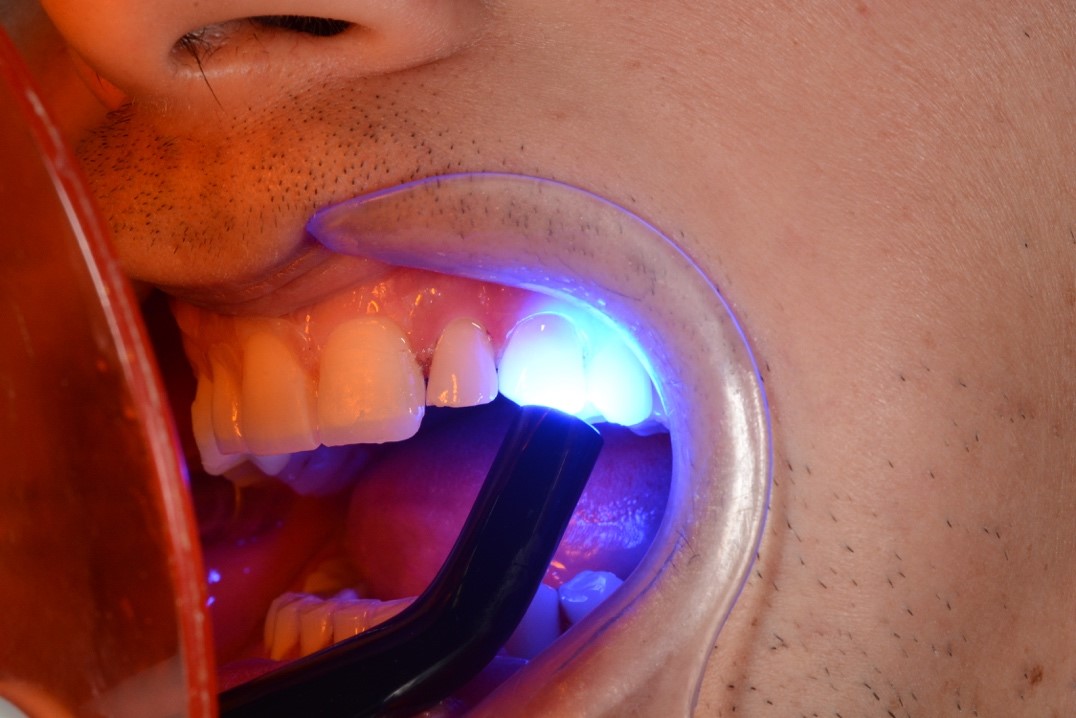
После одобрения пациентом объема, размера и формы будущих реставраций, результаты Wax-up были перенесены в полость рта в виде Mock-up при помощи силиконового шаблона. Для изготовления силиконового шаблона использовали прозрачный А-cиликон холодной полимеризации Elite Transparent (Zhermack, Италия) с твердостью по Шору А ³ 72 (рис. 21). На изготовление одного шаблона для верхней челюсти и одного для нижней челюсти потребовался картридж объемом 50 мл.
Рис. 21. Силиконовый шаблон с реставрационным материалом:
а – внесение Filtek Bulk Fill Posterior Restorative; б – внесение Filtek Bulk Fill Flowable Restorative.
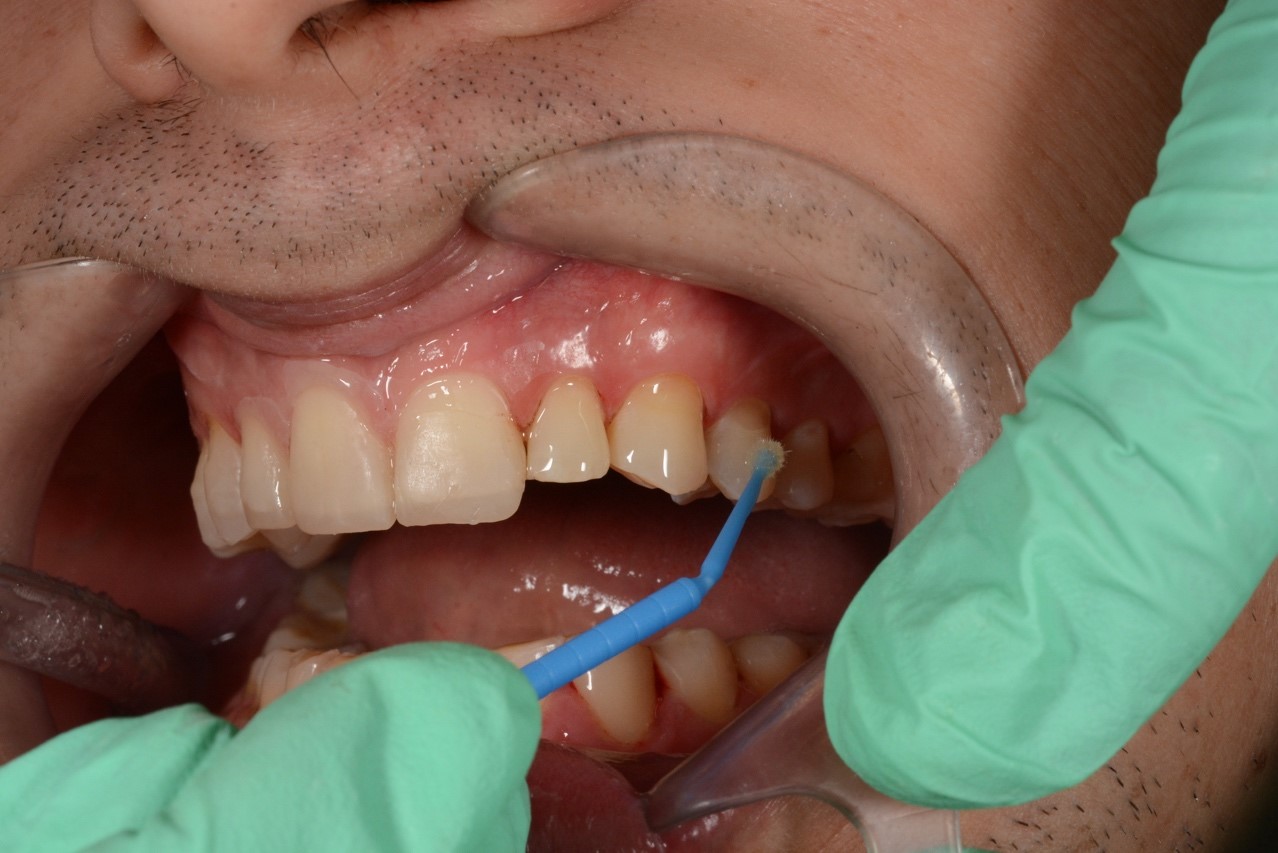
Перед реставрацией зубы были очищены методом Air flow, проведена адгезивная подготовка. В качестве адгезива использовалась однокомпонентная адгезивная система V поколения Adper Single Bond 2 (3M ESPE).
Для изготовления композитных реставраций использовали материалы Filtek Bulk Fill Flowable Restorative (3M ESPE) в шприце по 1 г, всего понадобилось 2 г и Filtek Bulk Fill Posterior Restorative (3M ESPE) в капсулах по 0, 2 г каждая, всего понадобилось 3 г, цвет А2.
Передняя группа зубов реставрирована жидкотекучим композитом Filtek Bulk Fill Flowable в шприце, который вносился одной объемной порцией глубиной до 4 мм. Смесь диоксида циркония и кремния со средним размером частиц 0, 6 мкм обеспечивают высокую компрессионную прочность, износоустойчивость и хорошую полируемость материала.
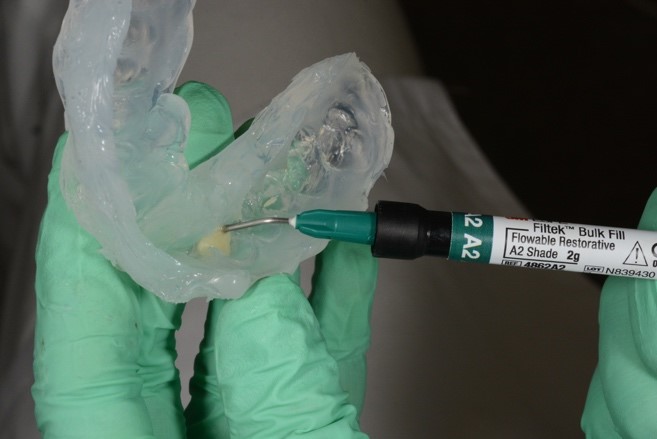
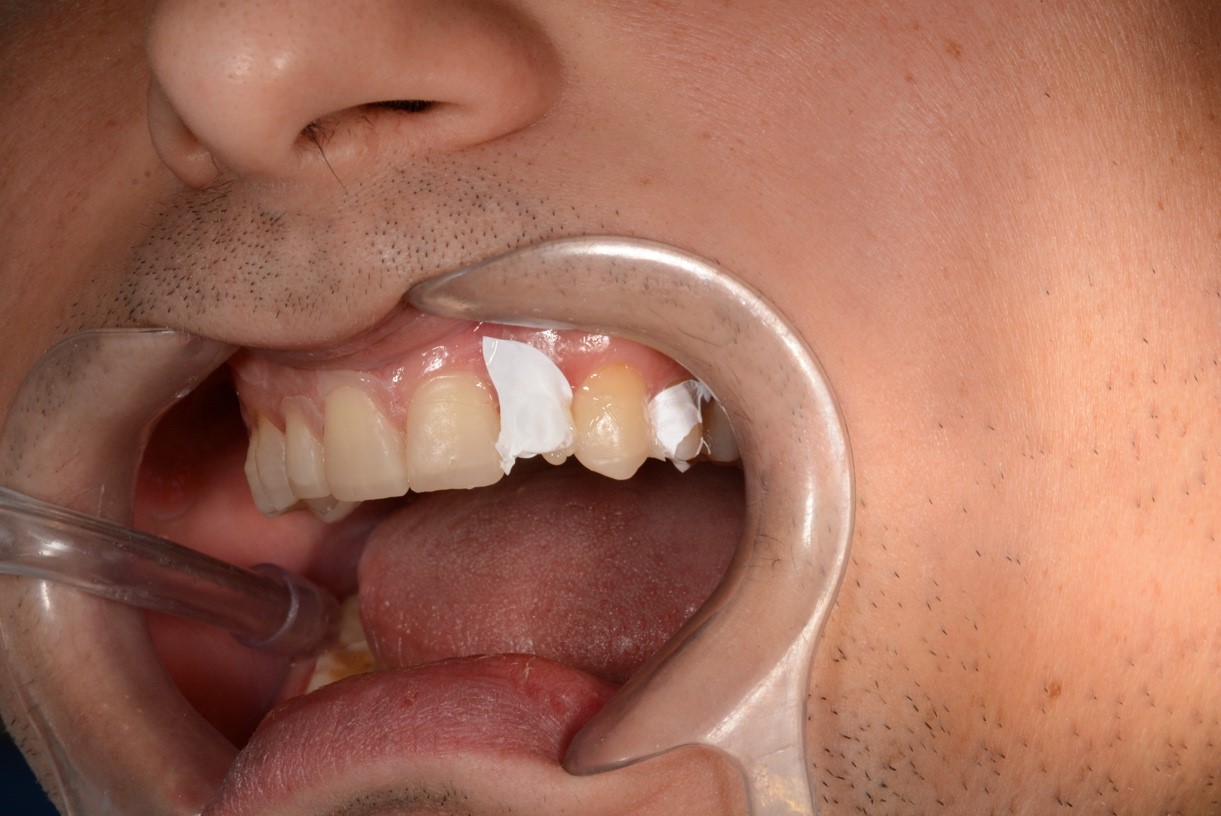
Боковую группу зубов, от клыка до второго моляра (рис. 22), восстанавливали с использованием двух материалов – Filtek Bulk Fill Flowable Restorative и Filtek Bulk Fill Posterior Restorative. На Filtek Bulk Fill Posterior (рис. 21а) вносили Filtek Bulk Fill Flowable (рис. 21б) в качестве адаптационного слоя.
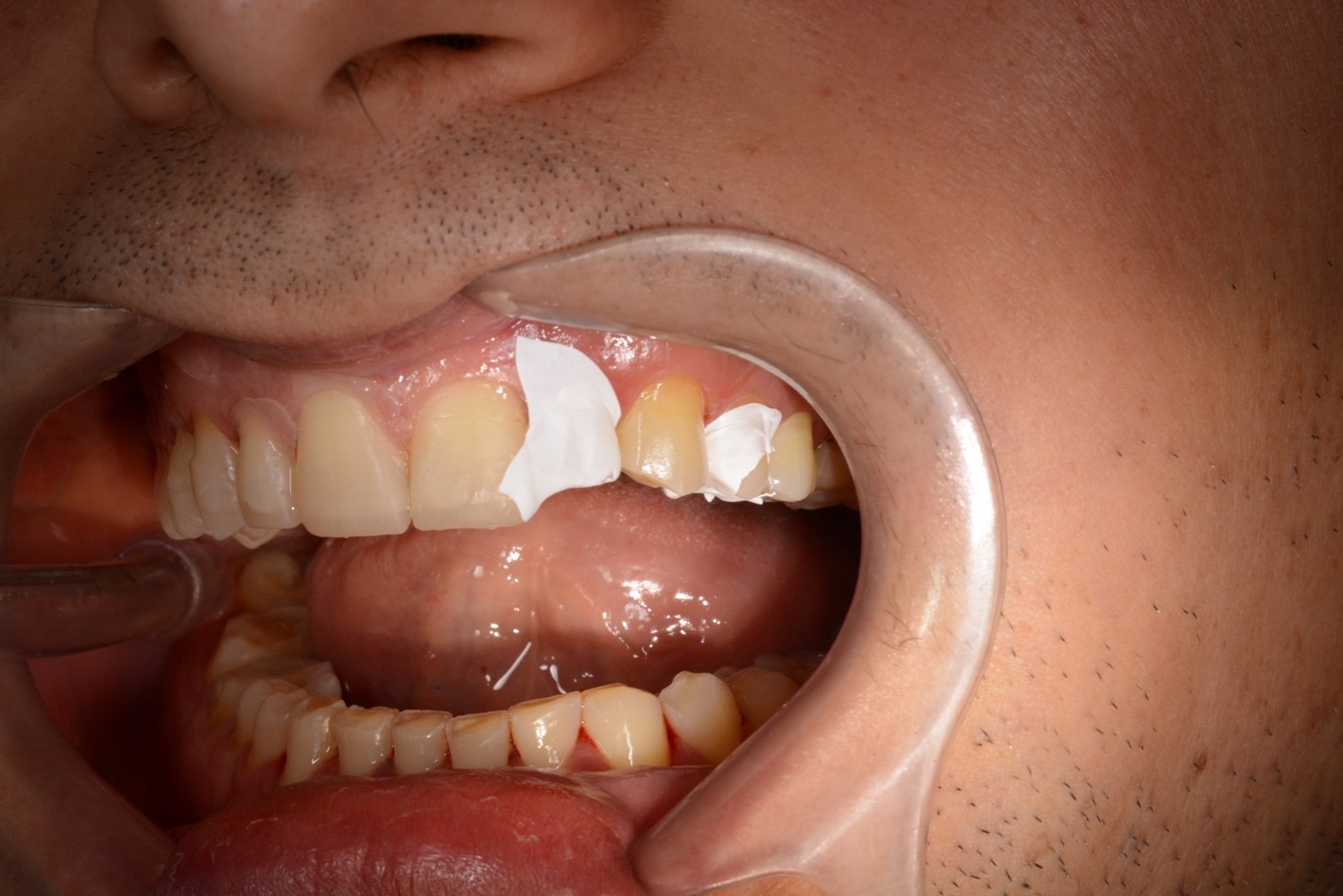
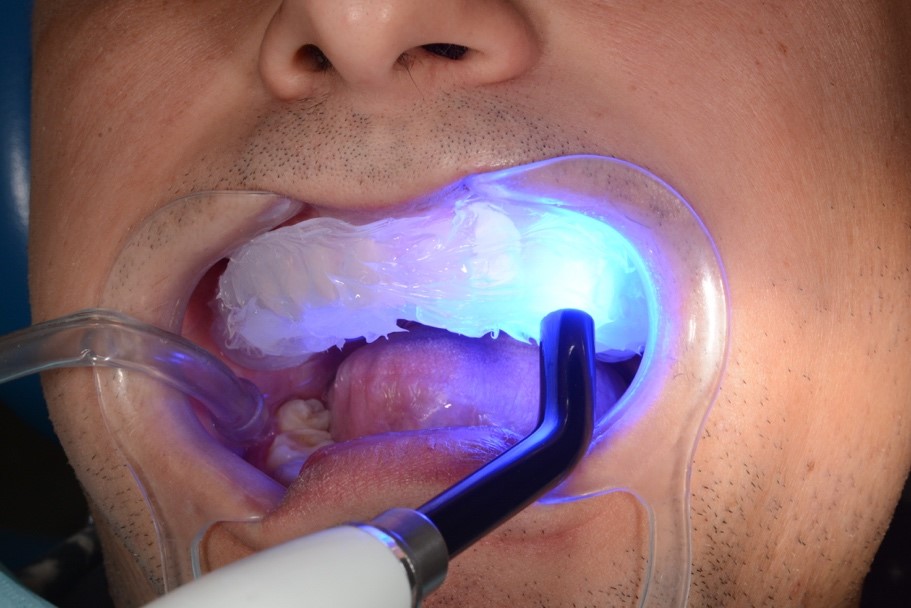
Рис. 22. Этапы адгезивной реставрации (Mock-up) зуба 2.3:
а – оксидирование поверхности 20 секунд; б – промывание, высушивание; в – нанесение адгезива;
г – удаление излишков адгезива воздушной струей; д – освобождение межзубных промежутков от излишек адгезива; е – фотополимеризация адгезива;
ж – изоляция реставрируемого зуба тефлоновой лентой; з – внесение композита с помощью силиконового шаблона, фотополимеризация; и – вид реставрации до полирования.
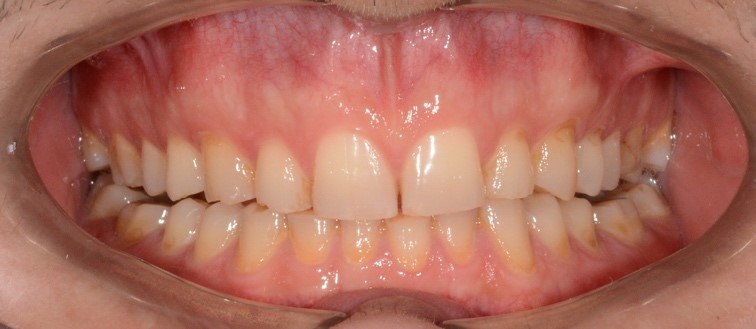
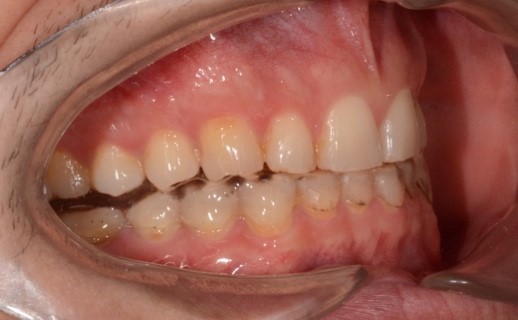
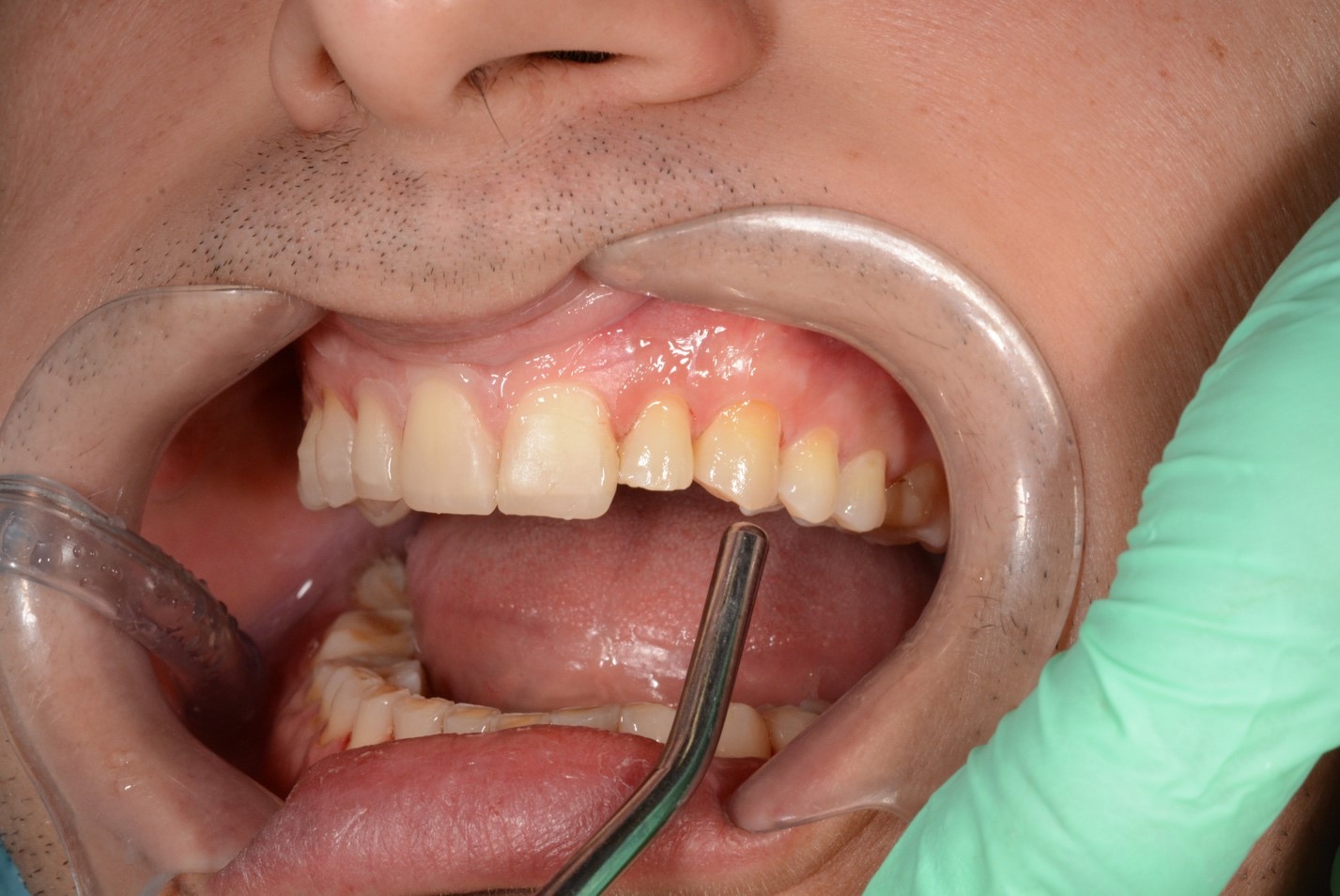
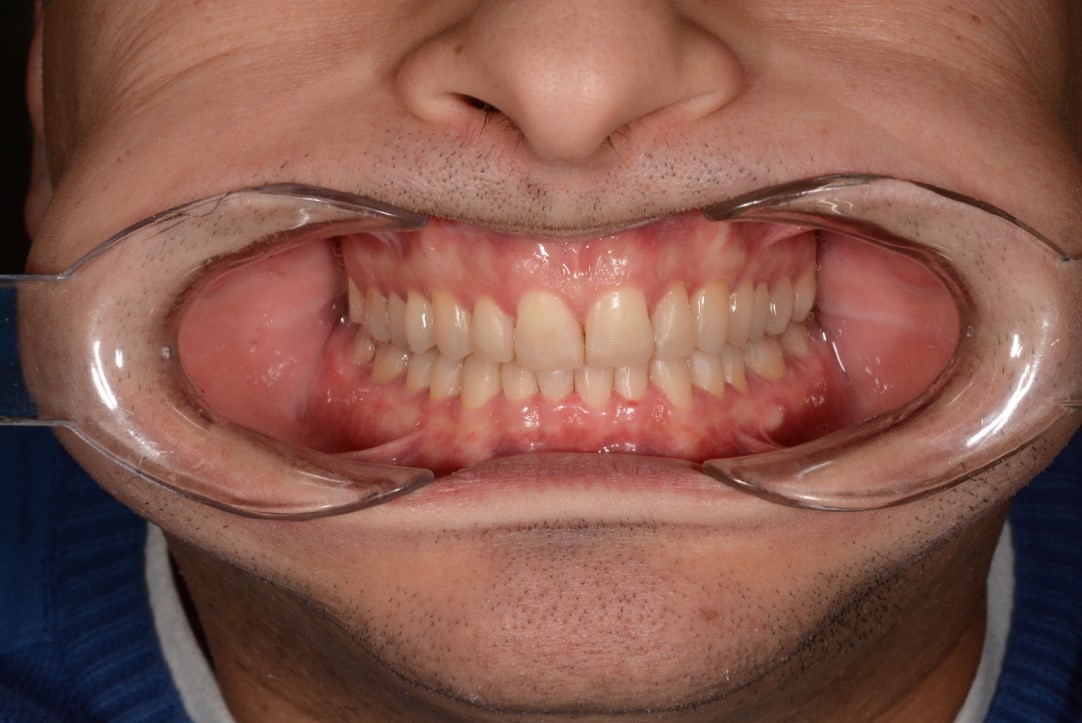
Благодаря низкому полимеризационному стрессу и низкой усадке реставрационного материала у пациента отсутствовала послеоперационная чувствительность. Эстетический результат восстановительного лечения полностью удовлетворил пациента (рис. 23).
Рис. 23. Клинические фотографии зубных рядов пациента с готовыми адгезивными реставрациями:
а – передняя правая проекция; б – передняя проекция; в – передняя левая проекция;
г – проекция верхнего зубного ряда; д – проекция нижнего зубного ряда.
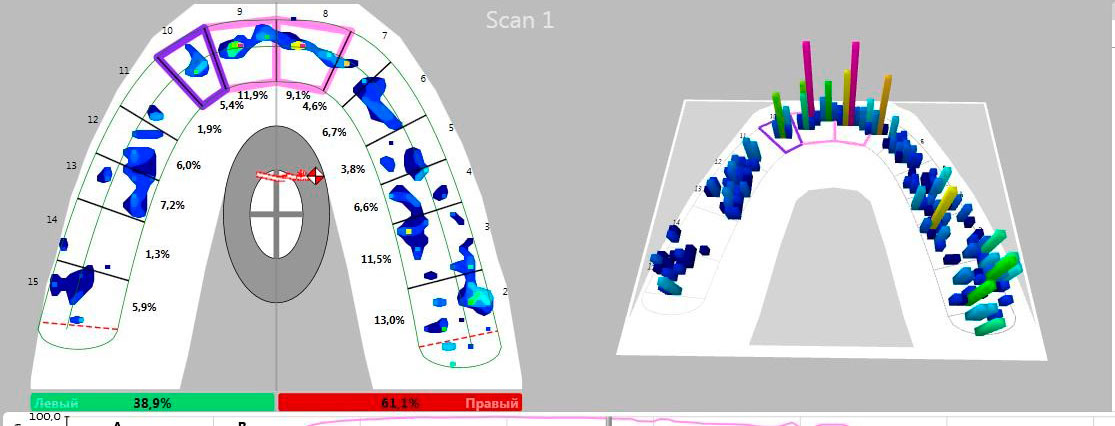
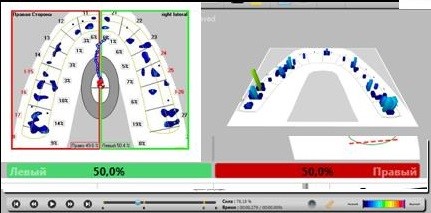
Окклюзионный анализ был проведен с помощью компьютерного аппаратно-программного комплекса T-Scan [32]. До лечения был выявлен дисбаланс общего распределения силы окклюзии (рис. 24а), после лечения, с изготовленными композитными реставрациями, отмечается баланс между правой и левой сторонами (рис. 24б), что соответствует полной окклюзионной гармонии.
Рис. 24. Компьютерный анализ окклюзии: а – до лечения; б – после лечения.
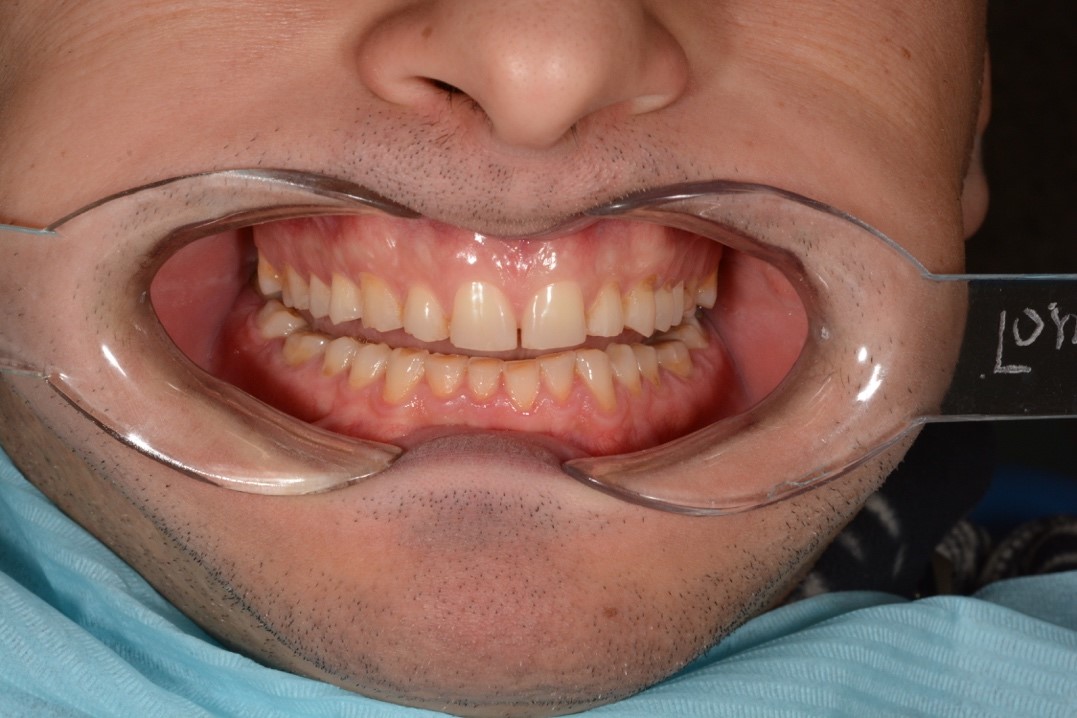
При осмотре пациента через неделю, 1 месяц, 3 месяца, 6, 12, 18 месяцев пациент отмечает полную адаптацию к изготовленным конструкциям, комфорт при жевании, смыкании зубов (рис. 25б). После проведенного лечения с жалобами к неврологу не обращался. Необходимо дальнейшее регулярное наблюдение для определения долгосрочности выживания адгезивных реставраций.
Рис. 25. Клинические фотографии зубных рядов пациента:
а – до лечения; б – через 1 год после лечения.
Выводы
1. Междисциплинарный подход к диагностке и лечению парафункций жевательных мыщц позволяет добиться результатов с минимальными материальными затратами.
2. Малоинвазивное протезирование с использованием адгезивной техники фиксации фотокомпозитов высокой прочности позволяет избежать препарирования при повышенной стираемости зубов I степени, сохранить оставшиеся ткани и жизнеспособность пульпы зуба с высоким результатом в рамках эстетических и функциональных параметров.
3. Доступность коррекции адгезивных реставраций создает бесспорные преимущества малоинвазивного метода в качестве приоритетного.
Литература
1. Александров А.А., Жулев Е.Н., Трошин В.Д. Изучение особенностей эмоционального интеллекта у больных с парафункциями жевательных мышц / Медицинский альманах. 2015. №4 (39). С. 184 -185.
Aleksandrov A.A., Zhulev E.N., Troshin V.D. Izuchenie osobennostej jemocional'nogo intellekta u bol'nyh s parafunkcijami zhevatel'nyh myshc / Medicinskij al'manah. 2015. №4 (39). S. 184 -185.
2. Артёмов В.Г., Усманова Ш.Ш. Бруксизм – с позиции аллопатической и холистической медицины // Мануальная терапия. 2015. № 1 (57). С. 69.
Artjomov V.G., Usmanova Sh.Sh. Bruksizm – s pozicii allopaticheskoj i holisticheskoj mediciny // Manual'naja terapija. 2015. № 1 (57). S. 69.
3. Афанасьев А.В., Щербаков А.С. Диагностика парафункций жевательных мышц// Институт Стоматологии. 2011. № 53. C. 84-85.
Afanas'ev A.V., Shherbakov A.S. Diagnostika parafunkcij zhevatel'nyh myshc// Institut Stomatologii. 2011. № 53. C. 84-85.
4. Бунина М. А. Патогенетические особенности проявления бруксизма у больных с окклюзионными нарушениями зубных рядов. Современная стоматология. 2000. № 2. C. 13–17
Bunina M. A. Patogeneticheskie osobennosti projavlenija bruksizma u bol'nyh s okkljuzionnymi narushenijami zubnyh rjadov. Sovremennaja stomatologija. 2000. № 2. C. 13–17
5. Вологина М.В., Гоменюк Е.В. Комплексный подход в диагностике и лечении пациентов с бруксизмом//Ортодонтия. 2017. №3 (79). С. 56.
Vologina M.V., Gomenjuk E.V. Kompleksnyj podhod v diagnostike i lechenii pacientov s bruksizmom//Ortodontija. 2017. №3 (79). S. 56.
6. Гилина Т.А., Фадеев Р.А. Клиническая картина состояния полости рта у людей трудоспособного возраста с заболеваниями ВНЧС / В сборнике: Стоматология славянских государств (сборник трудов IXмеждународной научно-практической конференции, посвященной 140–летию Белгородского государственного национального исследовательского университета). 2016. С. 75-77.
Gilina T.A., Fadeev R.A. Klinicheskaja kartina sostojanija polosti rta u ljudej trudosposobnogo vozrasta s zabolevanijami VNChS / V sbornike: Stomatologija slavjanskih gosudarstv (sbornik trudov IXmezhdunarodnoj nauchno-prakticheskoj konferencii, posvjashhennoj 140–letiju Belgorodskogo gosudarstvennogo nacional'nogo issledovatel'skogo universiteta). 2016. S. 75-77
7. Гоменюк Е.В., Вологина М.В. Современные возможности ранней диагностики парафункции жевательных мышц / Сборник: Стоматология – наука и практика, перспективы развития. Материалы Юбилейной научно-практической конференции, посвященной 55-летию стоматологического факультета ВолгГМУ. 2017. С. 85-88
Gomenjuk E.V., Vologina M.V. Sovremennye vozmozhnosti rannej diagnostiki parafunkcii zhevatel'nyh myshc / Sbornik: Stomatologija – nauka i praktika, perspektivy razvitija. Materialy Jubilejnoj nauchno-prakticheskoj konferencii, posvjashhennoj 55-letiju stomatologicheskogo fakul'teta VolgGMU. 2017. S. 85-88
8. Григорьев С.С., Сайпеев К.А. Повышенная стираемость твердых тканей зубов. Обзор литературы //Уральский медицинский журнал. 2014. № 5 (119). С. 16-20.
Grigor'ev S.S., Sajpeev K.A. Povyshennaja stiraemost' tverdyh tkanej zubov. Obzor literatury //Ural'skij medicinskij zhurnal. 2014. № 5 (119). S. 16-20.
9. Коннов В.В., Разаков Д.Х., Климов А.В. Планирование лечения пациентов с дистальной окклюзией в зависимости от анатомо-топографических особенностей височно-нижнечелюстных суставов // Современная ортопедическая стоматология. 2013. № 19. С. 45-48.
Konnov V.V., Razakov D.H., Klimov A.V. Planirovanie lechenija pacientov s distal'noj okkljuziej v zavisimosti ot anatomo-topograficheskih osobennostej visochno-nizhnecheljustnyh sustavov // Sovremennaja ortopedicheskaja stomatologija. 2013. № 19. S. 45-48.
10. Курчанинова М.Г., Баклушин А.Е., Скатова Е.А., Хохлова А.А., Пухова Л.Д. Функция височно-нижнечелюстного сустава и постуральный баланс (состояние вопроса) // Эндодонтия today. 2017. №2. С.34 -36
Kurchaninova M.G., Baklushin A.E., Skatova E.A., Hohlova A.A., Puhova L.D. Funkcija visochno-nizhnecheljustnogo sustava i postural'nyj balans (sostojanie voprosa) // Jendodontija today. 2017. №2. S.34 -36
11. Кучумова Е.Д., Бармашева А.А. Переломы корней (обзор литературы). Часть II.// Эндодонтия today. 2009. №1. С. 3-11.
Kuchumova E.D., Barmasheva A.A. Perelomy kornej (obzor literatury). Chast' II.// Jendodontija today. 2009. №1. S. 3-11.
12. Лепилин А.В., Фищев С.Б., Севастьянов А.В., Балахничев Д.Н., Агашина М.А. Прогнозирование результатов ортопедического лечения пациентов с вертикально-мезиальной формой повышенной стираемости зубов // Пародонтология. 2017. №1 (82). С.32-35.
Lepilin A.V., Fishhev S.B., Sevast'janov A.V., Balahnichev D.N., Agashina M.A. Prognozirovanie rezul'tatov ortopedicheskogo lechenija pacientov s vertikal'no-mezial'noj formoj povyshennoj stiraemosti zubov // Parodontologija. 2017. №1 (82). S.32-35.
13. Наумович С.А., Наумович С.С. Окклюзионные шины: виды и роль в комплексной терапии патологии височно-нижнечелюстного сустава // Современная стоматология. 2014. №1. С. 7-10.
Naumovich S.A., Naumovich S.S. Okkljuzionnye shiny: vidy i rol' v kompleksnoj terapii patologii visochno-nizhnecheljustnogo sustava // Sovremennaja stomatologija. 2014. №1. S. 7-10.
14. Паршин В.В., Фадеев Р.А. Применение лечебной физкультуры в комплексной реабилитации пациентов с патологией ВНЧС и парафункцией жевательных мышц (Часть I) / Институт стоматологии. 2015. №2. С. 61-63.
Parshin V.V., Fadeev R.A. Primenenie lechebnoj fizkul'tury v kompleksnoj reabilitacii pacientov s patologiej VNChS i parafunkciej zhevatel'nyh myshc (Chast' I ) / Institut stomatologii. 2015. №2. S. 61-63.
15. Перепелкин А.И., Калужский С.И., Краюшкин А.И., Плешаков И.А., Атрощенко Е.С. Характеристики изображения стопы человека при выполнении оптической плантографии / Международный научно-исследовательский журнал. 2015. № 5-4 (36). С. 72-74.
Perepelkin A.I., Kaluzhskij S.I., Krajushkin A.I., Pleshakov I.A., Atroshhenko E.S. Harakteristiki izobrazhenija stopy cheloveka pri vypolnenii opticheskoj plantografii / Mezhdunarodnyj nauchno-issledovatel'skij zhurnal. 2015. № 5-4 (36). S. 72-74.
16. Пихур О.Л., Калмыкова Э.А. Клинико-морфологические особенности состояния зубочелюстной системы у больных с повышенной стираемостью зубов, сопровождающейся парафункцией жевательных мышц / Тихоокеанский медицинский журнал. 2013. №1. С. 56-58
Pihur O.L., Kalmykova Je.A. Kliniko-morfologicheskie osobennosti sostojanija zubocheljustnoj sistemy u bol'nyh s povyshennoj stiraemost'ju zubov, soprovozhdajushhejsja parafunkciej zhevatel'nyh myshc / Tihookeanskij medicinskij zhurnal. 2013. №1. S. 56-58
17. Фадеев Р.А., Прозорова Н.В., Емгахов А.В. Изучение состояния зубов у пациентов с повышенной стираемостью по данным дентальной компьютерной томографии // Вестник Новгородского государственного университета. 2016. №1 (92). С. 80-86
Fadeev R.A., Prozorova N.V., Emgahov A.V. Izuchenie sostojanija zubov u pacientov s povyshennoj stiraemost'ju po dannym dental'noj komp'juternoj tomografii // Vestnik Novgorodskogo gosudarstvennogo universiteta. 2016. №1 (92). S. 80-86
18. Фадеев Р.А., Прозорова Н.В., Маркасов К.Н., Емгахов А.В., Ли П.В. Изучение функционального состояния жевательного аппарата у пациентов с патологией твердых тканей зубов некариозного происхождения по данным электромиографии // Институт стоматологии. 2017. №1. С. 41-43
Fadeev R.A., Prozorova N.V., Markasov K.N., Emgahov A.V., Li P.V. Izuchenie funkcional'nogo sostojanija zhevatel'nogo apparata u pacientov s patologiej tverdyh tkanej zubov nekarioznogo proishozhdenija po dannym jelektromiografii // Institut stomatologii. 2017. №1. S. 41-43
19. Фадеев Р.А., Ронкин К.З., Мартынов И.В. Оценка результатов лечения зубочелюстных аномалий, осложненных дисфункцией ВНЧС и/или парафункцией жевательных мышц, методом сплит-терапии / Маэстро стоматологии. 2016. №1 (61). С. 60-63
Fadeev R.A., Ronkin K.Z., Martynov I.V. Ocenka rezul'tatov lechenija zubocheljustnyh anomalij, oslozhnennyh disfunkciej VNChS i/ili parafunkciej zhevatel'nyh myshc, metodom split-terapii / Majestro stomatologii. 2016. №1 (61). S. 60-63
20. Фадеев Р.А., Ронкин К.З., Прозорова Н.В., Мартынов И.В., Гилина Т.А., Фишман Б.Б., Синельченко В.Н. Миорелаксационный эффект применения ТЭНС-терапии в реабилитации пациентов с зубочелюстными аномалиями, осложненными заболеваниями ВНЧС и жевательных мышц / Институт стоматологии. 2016. №4. С.34-38
Fadeev R.A., Ronkin K.Z., Prozorova N.V., Martynov I.V., Gilina T.A., Fishman B.B., Sinel'chenko V.N. Miorelaksacionnyj jeffekt primenenija TJeNS-terapii v reabilitacii pacientov s zubocheljustnymi anomalijami, oslozhnennymi zabolevanijami VNChS i zhevatel'nyh myshc / Institut stomatologii. 2016. №4. S.34-38
21. Хайбуллина Р.Р., Герасимова Л.П. Современные методы диагностики и лечения пациентов с хроническим генерализованным пародонтитом и бруксизмом //Пародонтология. 2015. №1(74). С. 31-34
Hajbullina R.R., Gerasimova L.P. Sovremennye metody diagnostiki i lechenija pacientov s hronicheskim generalizovannym parodontitom i bruksizmom //Parodontologija. 2015. №1(74). S. 31-34
22. Хватова В.А., Чикунов С.О. Окклюзионные шины (современное состояние проблемы). – М.: Мед. книга. 2010. 56 с.
Hvatova V.A., Chikunov S.O. Okkljuzionnye shiny (sovremennoe sostojanie problemy). – M.: Med. kniga. 2010. 56 s
23. Шестопалов С.И. Диагностика дисфункции височно-нижнечелюстного сустава//Dental Market. 2017. № 6. С. 26-33
Shestopalov S.I. Diagnostika disfunkcii visochno-nizhnecheljustnogo sustava//Dental Market. 2017. № 6. S. 26-33
24. Щербаков А.С., Афанасьев А.В., Иванова С.Б. Сравнительная оценка методов лечения пациентов с парафункцией жевательных мышц / Клиническая стоматология. 2011. № 4 (60). С. 48-50
Shherbakov A.S., Afanas'ev A.V., Ivanova S.B. Sravnitel'naja ocenka metodov lechenija pacientov s parafunkciej zhevatel'nyh myshc / Klinicheskaja stomatologija. 2011. № 4 (60). S. 48-50
25. Bumann, Axel; Lotzmann, Ulrich, TMJ Disorders and Orofacial Pain // Thieme, 2002. XVII, 360 p. w. 1304
26. Fradeani M, Barducci G, Bacherini L, Brennan M. Esthetic rehabilitation of a severely worn dentition with minimally invasive prosthetic procedures (MIPP). Int J Periodontics Restorative Dent 2012;32: 135-47
27. Loomans B., Attin T., Opdam N., Wilson N. Severe Tooth Wear: European Consensus Statement on Management Guidelines //The journal of adhesive dentistry. 2017. № 19(2). P. 110-119
28. Manfredini D. et al. Diagnostic accuracy of portable instrumental devices to measure sleep bruxism: a systematic literature review of polysomnographic studies // Oral Rehabil. 2014. Vol. 41. № 11. P. 836.
29. Manfredini D., Ahlberg J., Winocur E., Lobbezoo F. Management of sleep bruxism in adults: a qualitative systematic literature review.// J Oral Rehabil. 2015. № 42(11). P. 862-874.
30. Mengatto C., Coelho-de-Souza F., Souza Junior O. Sleep bruxism: challenges and restorative solutions// Clin Cosmet Investig Dent. 2016. № 8. P. 71–77.
31. Muts E., Pelt H., Edelhoff D., Krejci I., Cune M. Tooth wear: A systematic review of treatment options /The Journal of Prosthetic Dentistry. 2014. Vol. 112. № 4. P.753 – 759.
32. Thanathornwong B., Suebnukarn S. Clinical Decision Support Model to Predict Occlusal Force in Bruxism Patients // Healthc Inform Res. 2017. Vol. 23 (4). P. 255-261
Координаты для связи с авторами: 400005, г. Волгоград, ул. Коммунистическая, д. 31
Просмотрено 2467  Нравится 9
Нравится 9 ![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]() Мне нравится
Мне нравится ![]()